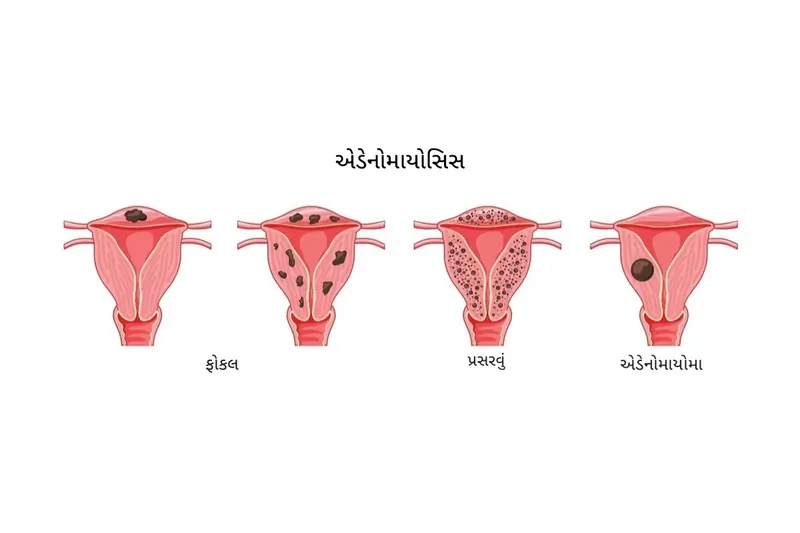
એડેનોમાયોસિસ (Adenomyosis)
એડેનોમાયોસિસ (Adenomyosis) એ એક એવી તબીબી સ્થિતિ છે જેમાં ગર્ભાશયના આંતરિક અસ્તર (જેને એન્ડોમેટ્રિયમ કહેવાય છે) ની પેશી ગર્ભાશયની સ્નાયુબદ્ધ દિવાલ (જેને માયોમેટ્રિયમ કહેવાય છે) માં વિકસિત થવા લાગે છે. સામાન્ય રીતે, એન્ડોમેટ્રિયલ પેશી ફક્ત ગર્ભાશયની પોલાણમાં જ હોવી જોઈએ. જ્યારે તે સ્નાયુબદ્ધ દિવાલમાં પ્રવેશે છે, ત્યારે તે દર માસિક ચક્ર દરમિયાન જાડી થાય છે, તૂટી જાય છે અને રક્તસ્ત્રાવ કરે છે, જેમ કે તે સામાન્ય રીતે ગર્ભાશયની અંદર કરે છે. જોકે, આ રક્તસ્રાવ ગર્ભાશયની દિવાલની અંદર ફસાઈ જાય છે, જેનાથી બળતરા, પીડા અને ગર્ભાશયનું મોટું થવું થઈ શકે છે.
એડેનોમાયોસિસ એ એન્ડોમેટ્રિઓસિસ જેવી જ સ્થિતિ છે, પરંતુ તેમાં મુખ્ય તફાવત એ છે કે એન્ડોમેટ્રિયલ પેશી ગર્ભાશયની અંદરની સ્નાયુબદ્ધ દિવાલમાં જ વધે છે, જ્યારે એન્ડોમેટ્રિઓસિસમાં પેશી ગર્ભાશયની બહાર (દા.ત., અંડાશય, ફેલોપિયન ટ્યુબ, આંતરડા) વધે છે.
એડેનોમાયોસિસના કારણો
એડેનોમાયોસિસનું ચોક્કસ કારણ અજ્ઞાત છે, પરંતુ ઘણા સિદ્ધાંતો તેના વિકાસ માટે જવાબદાર હોવાનું મનાય છે:
- આક્રમક વૃદ્ધિનો સિદ્ધાંત: એવું માનવામાં આવે છે કે ગર્ભાશયના આંતરિક અસ્તરના કોષો (એન્ડોમેટ્રિયલ કોષો) ગર્ભાશયના સ્નાયુબદ્ધ ભાગ (માયોમેટ્રિયમ) માં સીધા જ પ્રવેશ કરી શકે છે.
- સર્જરી સંબંધિત આક્રમણ: સિઝેરિયન સેક્શન, ફાઇબ્રોઇડ્સ દૂર કરવા માટેની સર્જરી (માયોમેક્ટોમી), અથવા અન્ય ગર્ભાશયની સર્જરી દરમિયાન એન્ડોમેટ્રિયલ કોષો ગર્ભાશયની દિવાલમાં પ્રવેશી શકે છે.
- ગર્ભાશયનો વિકાસ: કેટલાક નિષ્ણાતો માને છે કે એડેનોમાયોસિસ ભ્રૂણના વિકાસ દરમિયાન શરૂ થાય છે, જ્યારે એન્ડોમેટ્રિયલ પેશી અસામાન્ય રીતે ગર્ભાશયની સ્નાયુબદ્ધ દિવાલમાં જમા થાય છે.
- સ્ટેમ સેલની ભૂમિકા: એવું સૂચવવામાં આવ્યું છે કે બોન મેરો સ્ટેમ સેલ ગર્ભાશયની દિવાલમાં પ્રવેશી શકે છે અને એન્ડોમેટ્રિયલ પેશીમાં રૂપાંતરિત થઈ શકે છે.
જોખમી પરિબળો
કેટલાક પરિબળો એડેનોમાયોસિસ થવાનું જોખમ વધારી શકે છે:
- ઉંમર: આ સ્થિતિ સામાન્ય રીતે 35 થી 50 વર્ષની વયની સ્ત્રીઓમાં જોવા મળે છે, ખાસ કરીને જેમણે બાળકોને જન્મ આપ્યો હોય. મેનોપોઝ પછી તે સામાન્ય રીતે સંકોચાઈ જાય છે કારણ કે એસ્ટ્રોજનનું સ્તર ઘટે છે.
- બાળજન્મ: જે સ્ત્રીઓને એક કે તેથી વધુ બાળકો હોય તેમને એડેનોમાયોસિસ થવાની શક્યતા વધુ હોય છે.
એડેનોમાયોસિસના લક્ષણો
ઘણી સ્ત્રીઓમાં એડેનોમાયોસિસ હોવા છતાં કોઈ લક્ષણો દેખાતા નથી અથવા હળવા લક્ષણો હોય છે. જોકે, કેટલાક કિસ્સાઓમાં, લક્ષણો ગંભીર હોઈ શકે છે અને જીવનની ગુણવત્તાને અસર કરી શકે છે:
- ભારે અથવા લાંબો માસિક રક્તસ્રાવ (મેનોરહાગિયા): આ સૌથી સામાન્ય લક્ષણ છે, જેના કારણે લોહીની ઉણપ (એનિમિયા) થઈ શકે છે.
- તીવ્ર માસિક પીડા (ડિસમેનોરિયા): માસિક સ્રાવ દરમિયાન પેલ્વિસમાં તીવ્ર દુખાવો, જે પેટ અને પીઠના નીચેના ભાગ સુધી ફેલાઈ શકે છે. પીડા સમય જતાં વધુ ખરાબ થઈ શકે છે.
- માસિક સ્રાવ દરમિયાન લોહીના ગઠ્ઠા નીકળવા.
- પેટ ફૂલવું અથવા પેટ મોટું થવું: ગર્ભાશય મોટું થવાને કારણે પેટનો નીચેનો ભાગ ફૂલેલો લાગી શકે છે.
- જાતીય સંભોગ દરમિયાન દુખાવો (ડિસ્પેરૂનિયા): કેટલાક કિસ્સાઓમાં જાતીય સંભોગ દરમિયાન પણ દુખાવો થઈ શકે છે.
- વંધ્યત્વ: જોકે એડેનોમાયોસિસ વંધ્યત્વનું મુખ્ય કારણ નથી, કેટલાક અભ્યાસો તેને પ્રજનનક્ષમતા સમસ્યાઓ સાથે જોડે છે.
નિદાન
એડેનોમાયોસિસનું નિદાન કરવું પડકારજનક હોઈ શકે છે કારણ કે તેના લક્ષણો અન્ય સ્થિતિઓ (જેમ કે ફાઇબ્રોઇડ્સ અથવા એન્ડોમેટ્રિઓસિસ) જેવા જ હોય છે. નિદાન માટે નીચેનાનો ઉપયોગ થાય છે:
- તબીબી ઇતિહાસ અને પેલ્વિક પરીક્ષા: ડોક્ટર તમારા લક્ષણો, તબીબી ઇતિહાસ અને કૌટુંબિક ઇતિહાસ વિશે પૂછશે. પેલ્વિક પરીક્ષા દરમિયાન, ડોક્ટર ગર્ભાશયને મોટું અને નરમ અનુભવી શકે છે.
- ઇમેજિંગ ટેસ્ટ્સ:
- અલ્ટ્રાસાઉન્ડ: ટ્રાન્સવજાઇનલ અલ્ટ્રાસાઉન્ડ ગર્ભાશયની દિવાલોમાં જાડાઈ, સિસ્ટ અથવા અન્ય અસામાન્યતાઓ દર્શાવી શકે છે.
- MRI (મેગ્નેટિક રેઝોનન્સ ઇમેજિંગ):
- તે ગર્ભાશયની દિવાલની વિગતવાર છબીઓ પ્રદાન કરે છે અને અન્ય પરિસ્થિતિઓ (જેમ કે ફાઇબ્રોઇડ્સ) ને અલગ પાડવામાં મદદ કરે છે.
- ગર્ભાશયની બાયોપ્સી (Uterine Biopsy): નિશ્ચિત નિદાન ફક્ત ગર્ભાશયના હિસ્ટોપેથોલોજીકલ પરીક્ષણ (સર્જરી પછી દૂર કરાયેલી પેશીની માઇક્રોસ્કોપિક તપાસ) દ્વારા જ શક્ય છે, પરંતુ આ સામાન્ય રીતે નિદાન માટે કરવામાં આવતું નથી.
એડેનોમાયોસિસની સારવાર
એડેનોમાયોસિસની સારવાર લક્ષણોની ગંભીરતા, દર્દીની ઉંમર અને ભવિષ્યમાં ગર્ભધારણ કરવાની ઇચ્છા પર આધાર રાખે છે. મેનોપોઝ પછી એડેનોમાયોસિસના લક્ષણો સામાન્ય રીતે ઓછા થઈ જાય છે અથવા અદૃશ્ય થઈ જાય છે કારણ કે એસ્ટ્રોજનનું સ્તર ઘટે છે.
1. પીડા વ્યવસ્થાપન અને લક્ષણ રાહત:
- પેઇનકિલર્સ: ઇબુપ્રોફેન (Ibuprofen)
- NSAIDs (નોન-સ્ટેરોઇડલ એન્ટી-ઇન્ફ્લેમેટરી દવાઓ)
- હોર્મોનલ થેરાપી:
- ગર્ભનિરોધક ગોળીઓ: હોર્મોનલ ગર્ભનિરોધક, જેમ કે ઓરલ ગર્ભનિરોધક ગોળીઓ, માસિક ચક્રને નિયંત્રિત કરવામાં, રક્તસ્રાવ ઘટાડવામાં અને પીડાને દૂર કરવામાં મદદ કરી શકે છે.
- ગોનાડોટ્રોપિન-રીલીઝિંગ હોર્મોન (GnRH) એગોનિસ્ટ્સ: આ દવાઓ અસ્થાયી રૂપે મેનોપોઝ જેવી સ્થિતિ બનાવે છે, જેનાથી એસ્ટ્રોજનનું સ્તર ઘટે છે અને એડેનોમાયોસિસના લક્ષણોમાં રાહત મળે છે. જોકે, તેનો ઉપયોગ લાંબા ગાળા માટે થતો નથી કારણ કે તેની આડઅસરો (જેમ કે હાડકાની ઘનતામાં ઘટાડો) થઈ શકે છે.
2. સર્જિકલ સારવાર:
- હિસ્ટરેક્ટોમી (Hysterectomy): ગર્ભાશયને સંપૂર્ણપણે દૂર કરવું એ એડેનોમાયોસિસ માટે એકમાત્ર નિશ્ચિત ઇલાજ છે. આ વિકલ્પ એ સ્ત્રીઓ માટે હોય છે જેમના લક્ષણો ગંભીર હોય, અન્ય સારવારો બિનઅસરકારક રહી હોય, અને ભવિષ્યમાં ગર્ભાવસ્થા ન જોઈતી હોય.
- એડેનોમાયોમેક્ટોમી (Adenomyomectomy): કેટલાક કિસ્સાઓમાં, જો એડેનોમાયોસિસ એક ચોક્કસ વિસ્તારમાં મર્યાદિત હોય (જેને ફોકલ એડેનોમાયોસિસ અથવા એડેનોમાયોમા કહેવાય છે), તો સર્જિકલ રીતે તે પેશીને દૂર કરી શકાય છે. જોકે, આ પ્રક્રિયા જટિલ હોઈ શકે છે અને રોગ ફરીથી થવાની શક્યતા રહે છે. તે સામાન્ય રીતે એવી સ્ત્રીઓ માટે વિચારવામાં આવે છે જેઓ ગર્ભધારણ કરવા માંગતી હોય.
3. અન્ય પ્રક્રિયાઓ:
- યુટેરાઇન આર્ટરી એમ્બોલાઇઝેશન (UAE):
- આનો ઉપયોગ ફાઇબ્રોઇડ્સ માટે વધુ થાય છે, પરંતુ કેટલાક કિસ્સાઓમાં એડેનોમાયોસિસ માટે પણ વિચારવામાં આવે છે.
- એન્ડોમેટ્રિયલ એબ્લેશન (Endometrial Ablation): આ પ્રક્રિયામાં ગર્ભાશયના આંતરિક અસ્તરને નષ્ટ કરવામાં આવે છે. તે ભારે રક્તસ્રાવ ઘટાડવામાં મદદ કરી શકે છે, પરંતુ તે એડેનોમાયોસિસના ઊંડા વિસ્તારોને અસર કરતું નથી અને જે સ્ત્રીઓ ભવિષ્યમાં ગર્ભધારણ કરવા માંગે છે તેમના માટે યોગ્ય નથી.
જીવનશૈલી અને ઘરેલું ઉપચાર
કેટલાક જીવનશૈલી ફેરફારો લક્ષણોને હળવા કરવામાં મદદ કરી શકે છે:
- નિયમિત વ્યાયામ: શારીરિક પ્રવૃત્તિ રક્ત પ્રવાહ સુધારે છે અને પીડા ઘટાડી શકે છે.
- તણાવ વ્યવસ્થાપન: યોગ, ધ્યાન, શ્વાસ લેવાની કસરતો અથવા અન્ય રિલેક્સેશન તકનીકો તણાવ અને પીડાને નિયંત્રિત કરવામાં મદદ કરી શકે છે.
- ગરમ પાણીનો શેક: પેટ પર ગરમ પાણીનો શેક અથવા ગરમ સ્નાન પીડામાંથી રાહત આપી શકે છે.
- આહારમાં ફેરફાર: બળતરા વિરોધી આહાર (anti-inflammatory diet), જેમાં ફળો, શાકભાજી, આખા અનાજ અને ઓમેગા-3 ફેટી એસિડ્સનો સમાવેશ થાય છે, તે કેટલાક લોકોને મદદ કરી શકે છે.
નિષ્કર્ષ
એડેનોમાયોસિસ એ સ્ત્રીઓમાં જોવા મળતી એક સામાન્ય છતાં ઘણીવાર ઓછી નિદાન થયેલી સ્થિતિ છે જે ગંભીર પીડા અને રક્તસ્રાવનું કારણ બની શકે છે. જો તમને એડેનોમાયોસિસના લક્ષણોનો અનુભવ થાય, તો તબીબી સલાહ લેવી અને નિષ્ણાત ડોક્ટર સાથે તમારા વિકલ્પો વિશે ચર્ચા કરવી અત્યંત મહત્વપૂર્ણ છે. યોગ્ય નિદાન અને વ્યક્તિગત સારવાર યોજના દ્વારા, લક્ષણોને અસરકારક રીતે નિયંત્રિત કરી શકાય છે અને જીવનની ગુણવત્તા સુધારી શકાય છે.