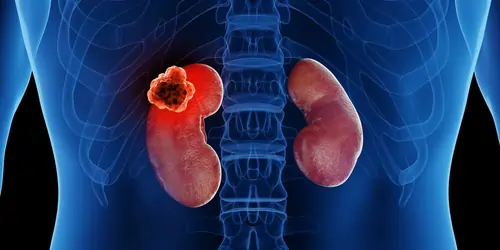
રેનલ સેલ કાર્સિનોમા (Renal cell carcinoma)
રેનલ સેલ કાર્સિનોમા શું છે?
રેનલ સેલ કાર્સિનોમા (Renal Cell Carcinoma – RCC) એ કિડનીનું કેન્સર છે જે કિડનીની અંદરની નાની ટ્યુબ્યુલ્સની અસ્તરમાં શરૂ થાય છે. આ ટ્યુબ્યુલ્સ લોહીને ફિલ્ટર કરે છે અને કચરો દૂર કરીને પેશાબ બનાવે છે. RCC પુખ્ત વયના લોકોમાં જોવા મળતું કિડનીનું સૌથી સામાન્ય કેન્સર છે, જે લગભગ 90-95% કેસોમાં જોવા મળે છે. તે પુરુષોમાં વધુ સામાન્ય છે.
RCC સામાન્ય રીતે એક કિડનીમાં એક જ ગાંઠ તરીકે વધે છે, પરંતુ કેટલીકવાર એક વ્યક્તિને એક કિડનીમાં એક કરતાં વધુ ગાંઠો અથવા બંને કિડનીમાં એક સાથે ગાંઠો હોઈ શકે છે.
RCC ના મુખ્ય પ્રકારોમાં શામેલ છે:
- ક્લિયર સેલ રેનલ સેલ કાર્સિનોમા (Clear Cell RCC): આ સૌથી સામાન્ય પ્રકાર છે, જે આશરે 70-80% કેસોમાં જોવા મળે છે.
- પેપિલરી રેનલ સેલ કાર્સિનોમા (Papillary RCC): આ લગભગ 10-15% કેસોમાં જોવા મળે છે.
- ક્રોમોફોબ રેનલ સેલ કાર્સિનોમા (Chromophobe RCC): આ લગભગ 5% કેસોમાં જોવા મળે છે.
શરૂઆતના તબક્કામાં, RCC ના કોઈ સ્પષ્ટ લક્ષણો દેખાતા નથી. મોટાભાગે, તે અન્ય કારણોસર કરવામાં આવતા પેટના ઇમેજિંગ ટેસ્ટ દરમિયાન આકસ્મિક રીતે જોવા મળે છે. જેમ જેમ ગાંઠ મોટી થાય છે, તેમ તેમ નીચેના લક્ષણો જોવા મળી શકે છે:
- પેશાબમાં લોહી (hematuria)
- કમરમાં એક બાજુ દુખાવો (જે ઈજાને કારણે ન હોય)
- પેટ અથવા કમરના નીચેના ભાગમાં ગઠ્ઠો
- થાક (ખૂબ જ થાક લાગવો)
- ભૂખ ન લાગવી
- વજન ઘટવું
- વારંવાર તાવ આવવો જે કોઈ ચેપને કારણે ન હોય
જો તમને આમાંના કોઈપણ લક્ષણો જણાય તો તમારે તાત્કાલિક ડૉક્ટરની સલાહ લેવી જોઈએ. જો કે, આ લક્ષણો અન્ય બિન-કેન્સરગ્રસ્ત પરિસ્થિતિઓને કારણે પણ હોઈ શકે છે.
RCC નું નિદાન તબીબી ઇતિહાસ, શારીરિક તપાસ, લોહી અને પેશાબની તપાસ અને ઇમેજિંગ ટેસ્ટ (જેમ કે સીટી સ્કેન, એમઆરઆઈ અને અલ્ટ્રાસાઉન્ડ) દ્વારા કરવામાં આવે છે. કેટલીકવાર બાયોપ્સી (તપાસ માટે પેશીનો નમૂનો લેવો) ની પણ જરૂર પડી શકે છે.
RCC ની સારવાર ગાંઠના તબક્કા, કેન્સરના પ્રકાર અને વ્યક્તિના એકંદર સ્વાસ્થ્ય પર આધાર રાખે છે. મુખ્ય સારવાર વિકલ્પોમાં શસ્ત્રક્રિયા (ગાંઠ અથવા સમગ્ર કિડની દૂર કરવી), ક્રાયોબ્લેશન, રેડિયોફ્રિક્વન્સી એબ્લેશન, ઇમ્યુનોથેરાપી, ટાર્ગેટેડ થેરાપી અને રેડિયેશન થેરાપીનો સમાવેશ થાય છે.
જો કેન્સર માત્ર કિડની સુધી મર્યાદિત હોય તો સારવાર સફળ થવાની શક્યતા વધુ હોય છે. જો કેન્સર શરીરના અન્ય ભાગોમાં ફેલાય ગયું હોય તો સારવાર વધુ મુશ્કેલ બની શકે છે.
રેનલ સેલ કાર્સિનોમા નાં કારણો શું છે?
રેનલ સેલ કાર્સિનોમા (RCC) ના ચોક્કસ કારણો સંપૂર્ણપણે જાણી શકાયા નથી, પરંતુ સંશોધનોએ કેટલાક પરિબળો ઓળખ્યા છે જે આ કેન્સર થવાનું જોખમ વધારે છે. આ પરિબળો સીધા કારણો ન હોઈ શકે, પરંતુ તેઓ કોષોમાં DNA પરિવર્તન લાવવાની પ્રક્રિયામાં ભૂમિકા ભજવી શકે છે, જે ગાંઠોની રચના તરફ દોરી જાય છે.
રેનલ સેલ કાર્સિનોમા સાથે સંકળાયેલા મુખ્ય જોખમી પરિબળોમાં નીચેનાનો સમાવેશ થાય છે:
- ધૂમ્રપાન: ધૂમ્રપાન RCC નું એક મુખ્ય જોખમી પરિબળ છે. જે લોકો ધૂમ્રપાન કરે છે તેઓમાં RCC થવાનું જોખમ ન ધૂમ્રપાન કરનારાઓ કરતાં લગભગ બમણું હોય છે. ધૂમ્રપાનની માત્રા અને સમયગાળો જોખમને વધારે છે. ધૂમ્રપાન છોડવાથી જોખમ ધીમે ધીમે ઘટે છે.
- સ્થૂળતા: વધુ વજન અથવા સ્થૂળતા ધરાવતા લોકોમાં RCC થવાનું જોખમ વધારે હોય છે. વધારાનું વજન શરીરમાં હોર્મોન્સમાં ફેરફાર લાવી શકે છે, જે RCC તરફ દોરી શકે છે.
- હાઈ બ્લડ પ્રેશર (હાયપરટેન્શન): હાઈ બ્લડ પ્રેશર RCC ના વધતા જોખમ સાથે સંકળાયેલું છે. બ્લડ પ્રેશરને નિયંત્રિત કરવા માટે લેવામાં આવતી દવાઓ પણ જોખમમાં ફાળો આપી શકે છે કે કેમ તે સ્પષ્ટ નથી.
- લાંબા ગાળાની ડાયાલિસિસ સારવાર: જે લોકો ક્રોનિક કિડની રોગને કારણે લાંબા સમયથી ડાયાલિસિસ પર હોય છે તેઓમાં RCC થવાનું જોખમ વધારે હોય છે. આ કિસ્સાઓમાં “એક્વાયર્ડ સિસ્ટિક કિડની ડિસીઝ” નામની સ્થિતિ પણ ફાળો આપી શકે છે.
- કૌટુંબિક ઇતિહાસ: જો તમારા નજીકના પરિવારના સભ્ય (જેમ કે માતાપિતા, ભાઈ કે બહેન) ને કિડનીનું કેન્સર થયું હોય, તો તમને RCC થવાનું જોખમ વધારે હોઈ શકે છે. આ આનુવંશિક કારણો અથવા પર્યાવરણીય પરિબળોને કારણે હોઈ શકે છે.
- આનુવંશિક પરિસ્થિતિઓ: કેટલીક વારસાગત આનુવંશિક પરિસ્થિતિઓ RCC ના વધતા જોખમ સાથે સંકળાયેલી છે, જેમાં નીચેનાનો સમાવેશ થાય છે:
- વોન હિપ્પેલ-લિન્ડાઉ રોગ (Von Hippel-Lindau disease)
- બર્ટ-હોગ-ડુબે સિન્ડ્રોમ (Birt-Hogg-Dube syndrome)
- હરેડિટરી પેપિલરી રેનલ સેલ કાર્સિનોમા (Hereditary papillary renal cell carcinoma)
- ટ્યુબરસ સ્ક્લેરોસિસ કોમ્પ્લેક્સ (Tuberous sclerosis complex)
- અમુક રસાયણોના સંપર્કમાં આવવું: અમુક વ્યવસાયોમાં વપરાતા રસાયણો, જેમ કે ટ્રાઇક્લોરોઇથિલિન (trichloroethylene), કેડમિયમ અને એસ્બેસ્ટોસના સંપર્કમાં આવવાથી RCC નું જોખમ વધી શકે છે.
- અમુક પીડા નિવારક દવાઓનો લાંબા ગાળાનો ઉપયોગ: કેટલાક અભ્યાસો સૂચવે છે કે એસિટામિનોફેન અને નોનસ્ટીરોઇડલ એન્ટિ-ઇન્ફ્લેમેટરી દવાઓ (NSAIDs) જેવી પીડા નિવારક દવાઓનો લાંબા ગાળાનો ઉપયોગ RCC ના વધતા જોખમ સાથે સંકળાયેલ હોઈ શકે છે.
- અદ્યતન કિડની રોગ: જે લોકોના કિડની યોગ્ય રીતે કામ કરતા નથી (ક્રોનિક કિડની ડિસીઝ) તેઓમાં RCC નું જોખમ વધારે હોય છે.
- પુરુષ જાતિ: સ્ત્રીઓની સરખામણીમાં પુરુષોમાં RCC થવાની શક્યતા લગભગ બમણી હોય છે. આ તફાવત ધૂમ્રપાન અને વ્યવસાયિક સંપર્કના ઐતિહાસિક તફાવતોને કારણે હોઈ શકે છે.
- વૃદ્ધાવસ્થા: ઉંમર વધવાની સાથે RCC થવાનું જોખમ વધે છે. મોટાભાગના કેસો 55 વર્ષની ઉંમર પછી જોવા મળે છે.
- જાતિ અને વંશીયતા: યુનાઇટેડ સ્ટેટ્સમાં, અમેરિકન ઇન્ડિયન અને અલાસ્કા નેટિવ લોકોમાં કિડની કેન્સરનો દર સૌથી વધુ છે. આફ્રિકન અમેરિકન લોકોમાં શ્વેત લોકો કરતાં થોડો વધારે છે. આ તફાવતોનાં કારણો સ્પષ્ટ નથી.
- હસ્તગત સિસ્ટિક કિડની રોગ (Acquired Cystic Kidney Disease): લાંબા ગાળાના ડાયાલિસિસ પર રહેલા લોકોમાં આ સ્થિતિ RCC નું જોખમ વધારે છે.
- હર્બિસાઇડ્સ અને અન્ય રસાયણો: કેટલાક અભ્યાસોમાં અમુક હર્બિસાઇડ્સ, બેન્ઝીન અને વિનાઇલ ક્લોરાઇડ જેવા રસાયણોના સંપર્કમાં આવવાથી પણ જોખમ વધવાની સંભાવના દર્શાવવામાં આવી છે.
એ નોંધવું અગત્યનું છે કે આ પરિબળો ધરાવતા દરેક વ્યક્તિને RCC થશે જ એવું નથી. ઘણા લોકો આ જોખમી પરિબળો વિના પણ RCC વિકસાવે છે. તેમ છતાં, આ પરિબળોને સમજવાથી વ્યક્તિ પોતાના જોખમનું મૂલ્યાંકન કરી શકે છે અને તંદુરસ્ત જીવનશૈલી અપનાવીને કેટલાક જોખમોને ઘટાડવાનો પ્રયાસ કરી શકે છે (જેમ કે ધૂમ્રપાન છોડવું અને સ્વસ્થ વજન જાળવવું).
રેનલ સેલ કાર્સિનોમા ચિહ્નો અને નાં લક્ષણો શું છે?
રેનલ સેલ કાર્સિનોમા (RCC) ના શરૂઆતના તબક્કામાં ઘણીવાર કોઈ સ્પષ્ટ ચિહ્નો અને લક્ષણો જોવા મળતા નથી. મોટાભાગના કિસ્સાઓમાં, તે અન્ય કારણોસર કરવામાં આવતા પેટના ઇમેજિંગ ટેસ્ટ દરમિયાન આકસ્મિક રીતે જોવા મળે છે. જેમ જેમ ગાંઠ મોટી થાય છે, તેમ તેમ નીચેના ચિહ્નો અને લક્ષણો દેખાઈ શકે છે:
સામાન્ય ચિહ્નો અને લક્ષણો:
- પેશાબમાં લોહી (હેમેટુરિયા): પેશાબ ગુલાબી, લાલ અથવા કોલા રંગનો દેખાઈ શકે છે. આ લક્ષણ હંમેશા કેન્સરને કારણે જ હોય તે જરૂરી નથી, પરંતુ તેની તપાસ કરાવવી મહત્વપૂર્ણ છે.
- કમરમાં એક બાજુ દુખાવો (ફ્લૅન્ક પેઇન): આ દુખાવો સતત રહી શકે છે અને ઈજાને કારણે ન હોઈ શકે. તે પાંસળી અને હિપ્સની વચ્ચેના ભાગમાં અનુભવાય છે.
- પેટ અથવા કમરના નીચેના ભાગમાં ગઠ્ઠો (માસ): તમે તમારા પેટ અથવા કમરના બાજુના ભાગમાં એક ગઠ્ઠો અનુભવી શકો છો.
- થાક (ફેટીગ): અતિશય થાક લાગવો જે આરામ કરવાથી પણ દૂર ન થાય.
- ભૂખ ન લાગવી (એનોરેક્સિયા): ખોરાક લેવાની ઇચ્છા ઓછી થવી.
- અકારણ વજન ઘટવું: કોઈ જાણીતા કારણ વગર વજન ઘટવું.
- વારંવાર તાવ આવવો: લાંબા સમય સુધી રહેતો તાવ જે કોઈ ચેપને કારણે ન હોય.
ઓછા સામાન્ય ચિહ્નો અને લક્ષણો:
- એનિમિયા (લોહીની ઉણપ): જેના કારણે થાક અને નબળાઈ આવી શકે છે.
- હાઈ બ્લડ પ્રેશર (હાયપરટેન્શન)
- હાઈપરકેલ્સેમિયા: લોહીમાં કેલ્શિયમનું ઊંચું સ્તર, જે થાક, નબળાઈ અને અન્ય સમસ્યાઓનું કારણ બની શકે છે.
- રાત્રે વધુ પડતો પરસેવો (નાઇટ સ્વેટ્સ)
એ નોંધવું અગત્યનું છે કે આ લક્ષણો અન્ય બિન-કેન્સરગ્રસ્ત પરિસ્થિતિઓને કારણે પણ હોઈ શકે છે. જો તમને આમાંના કોઈપણ લક્ષણો જણાય તો તમારે તાત્કાલિક ડૉક્ટરની સલાહ લેવી જોઈએ જેથી તેઓ યોગ્ય નિદાન કરી શકે. શરૂઆતના તબક્કામાં નિદાન થવાથી સારવાર વધુ સફળ થવાની શક્યતા રહે છે.
વધુમાં, કેટલીક વારસાગત પરિસ્થિતિઓ ધરાવતા લોકોમાં RCC ના લક્ષણો અલગ રીતે અથવા વહેલા દેખાઈ શકે છે. જો તમારા પરિવારમાં કિડની કેન્સરનો ઇતિહાસ હોય તો તમારા ડૉક્ટરને તેની જાણ કરવી મહત્વપૂર્ણ છે.
રેનલ સેલ કાર્સિનોમા નું જોખમ કોને વધારે છે?
રેનલ સેલ કાર્સિનોમા (RCC) થવાનું જોખમ નીચેના પરિબળો ધરાવતા લોકોને વધારે છે:
- ધૂમ્રપાન: જે લોકો ધૂમ્રપાન કરે છે તેઓમાં RCC થવાનું જોખમ ન ધૂમ્રપાન કરનારાઓ કરતાં લગભગ બમણું હોય છે.
- સ્થૂળતા: વધુ વજન અથવા સ્થૂળતા ધરાવતા લોકોમાં RCC નું જોખમ વધારે હોય છે.
- હાઈ બ્લડ પ્રેશર (હાયપરટેન્શન): હાઈ બ્લડ પ્રેશર RCC ના વધતા જોખમ સાથે સંકળાયેલું છે.
- લાંબા ગાળાની ડાયાલિસિસ સારવાર: ક્રોનિક કિડની રોગને કારણે લાંબા સમયથી ડાયાલિસિસ પર હોય તેવા લોકોમાં RCC નું જોખમ વધારે હોય છે.
- કૌટુંબિક ઇતિહાસ: જો પરિવારના સભ્યને કિડનીનું કેન્સર થયું હોય તો જોખમ વધે છે.
- આનુવંશિક પરિસ્થિતિઓ: વોન હિપ્પેલ-લિન્ડાઉ રોગ, બર્ટ-હોગ-ડુબે સિન્ડ્રોમ અને અન્ય કેટલીક આનુવંશિક પરિસ્થિતિઓ જોખમ વધારે છે.
- અમુક રસાયણોના સંપર્કમાં આવવું: ટ્રાઇક્લોરોઇથિલિન અને કેડમિયમ જેવા રસાયણોના સંપર્કમાં આવવાથી જોખમ વધી શકે છે.
- વૃદ્ધાવસ્થા: ઉંમર વધવાની સાથે RCC થવાનું જોખમ વધે છે. મોટાભાગના કેસો 55 વર્ષની ઉંમર પછી જોવા મળે છે.
- પુરુષ જાતિ: સ્ત્રીઓની સરખામણીમાં પુરુષોમાં RCC વધુ સામાન્ય છે.
- અદ્યતન કિડની રોગ: જે લોકોના કિડની યોગ્ય રીતે કામ કરતા નથી તેઓમાં RCC નું જોખમ વધારે હોય છે.
જો તમને આમાંના કોઈપણ પરિબળો લાગુ પડતા હોય તો તમારે તમારા ડૉક્ટર સાથે તમારા જોખમ વિશે વાત કરવી જોઈએ. જો કે, એ યાદ રાખવું અગત્યનું છે કે આ પરિબળો ધરાવતા દરેક વ્યક્તિને RCC થશે જ એવું નથી.
રેનલ સેલ કાર્સિનોમા સાથે કયા રોગો સંકળાયેલા છે?
રેનલ સેલ કાર્સિનોમા (RCC) સાથે સંકળાયેલા કેટલાક રોગો અને પરિસ્થિતિઓ નીચે મુજબ છે:
વારસાગત આનુવંશિક પરિસ્થિતિઓ જે RCC નું જોખમ વધારે છે:
- વોન હિપ્પેલ-લિન્ડાઉ રોગ (Von Hippel-Lindau disease – VHL): આ એક આનુવંશિક વિકાર છે જે કિડનીમાં અને શરીરના અન્ય ભાગોમાં બિન-કેન્સરગ્રસ્ત અને કેન્સરગ્રસ્ત ગાંઠોની રચનાનું કારણ બને છે. VHL ધરાવતા લોકોમાં ક્લિયર સેલ RCC થવાનું જોખમ ખૂબ વધારે હોય છે.
- બર્ટ-હોગ-ડુબે સિન્ડ્રોમ (Birt-Hogg-Dube syndrome – BHD): આ આનુવંશિક સ્થિતિ ત્વચા, ફેફસાં અને કિડનીમાં ગાંઠોનું કારણ બને છે, જેમાં ક્રોમોફોબ અને ઓન્કોસાયટીક RCC નું જોખમ વધે છે.
- હરેડિટરી પેપિલરી રેનલ સેલ કાર્સિનોમા (Hereditary Papillary Renal Cell Carcinoma – HPRC): આ આનુવંશિક સ્થિતિ બંને કિડનીમાં એક અથવા વધુ પેપિલરી RCC વિકસાવવાનું જોખમ વધારે છે.
- હરેડિટરી લીઓમાયોમેટોસિસ અને રેનલ સેલ કેન્સર (Hereditary Leiomyomatosis and Renal Cell Cancer – HLRCC): આ સ્થિતિ ત્વચા અને ગર્ભાશયમાં બિન-કેન્સરગ્રસ્ત ગાંઠો અને આક્રમક પ્રકારના RCC નું જોખમ વધારે છે.
- ટ્યુબરસ સ્ક્લેરોસિસ કોમ્પ્લેક્સ (Tuberous Sclerosis Complex – TSC): આ આનુવંશિક વિકાર મગજ, ત્વચા, કિડની અને અન્ય અવયવોમાં બિન-કેન્સરગ્રસ્ત ગાંઠોની વૃદ્ધિનું કારણ બને છે અને RCC નું જોખમ વધારે છે, ખાસ કરીને એન્જીયોમાયોલિપોમા સાથે સંકળાયેલ RCC.
- સક્સીનેટ ડિહાઇડ્રોજેનેઝ (SDH) ડેફિસિયન્ટ RCC: આ RCC નો એક દુર્લભ પ્રકાર છે જે SDH નામના એન્ઝાઇમ સાથે સંકળાયેલા જનીનોમાં પરિવર્તનને કારણે થાય છે અને પરિવારના અન્ય સભ્યોમાં પણ ગાંઠોનું જોખમ વધારે છે.
અન્ય સંકળાયેલી પરિસ્થિતિઓ:
- હસ્તગત સિસ્ટિક કિડની રોગ (Acquired Cystic Kidney Disease – ACKD): જે લોકો લાંબા સમયથી ક્રોનિક કિડની રોગને કારણે ડાયાલિસિસ પર હોય છે તેઓમાં કિડનીમાં સિસ્ટ (પ્રવાહીથી ભરેલી કોથળીઓ) વિકસી શકે છે, જે RCC નું જોખમ વધારે છે.
- ક્રોનિક કિડની રોગ: કિડનીની લાંબા ગાળાની સમસ્યાઓ RCC ના વધતા જોખમ સાથે સંકળાયેલી છે.
- કેટલાક અભ્યાસો અમુક અન્ય પરિસ્થિતિઓ સાથે જોડાણ સૂચવે છે, પરંતુ વધુ સંશોધનની જરૂર છે.
એ નોંધવું મહત્વપૂર્ણ છે કે આ પરિસ્થિતિઓ ધરાવતા દરેક વ્યક્તિને RCC થશે જ એવું નથી, પરંતુ તેમનામાં આ કેન્સર થવાનું જોખમ સામાન્ય વસ્તી કરતાં વધારે હોય છે. જો તમને અથવા તમારા પરિવારના કોઈ સભ્યને આમાંની કોઈ પણ સ્થિતિ હોય, તો તમારા ડૉક્ટર સાથે નિયમિત તપાસ અને દેખરેખ વિશે વાત કરવી મહત્વપૂર્ણ છે.
રેનલ સેલ કાર્સિનોમા નું નિદાન
રેનલ સેલ કાર્સિનોમા (RCC) નું નિદાન સામાન્ય રીતે નીચેના પગલાંઓ દ્વારા કરવામાં આવે છે:
1. તબીબી ઇતિહાસ અને શારીરિક તપાસ: ડૉક્ટર તમારા લક્ષણો, જોખમી પરિબળો અને તબીબી ઇતિહાસ વિશે પૂછશે. શારીરિક તપાસમાં પેટમાં કોઈ ગઠ્ઠો અથવા અન્ય અસામાન્યતાઓ તપાસવામાં આવી શકે છે.
2. લોહી અને પેશાબની તપાસ:
લોહીની તપાસ: કિડનીના કાર્ય વિશે માહિતી આપી શકે છે અને કેટલીકવાર કેન્સર સાથે સંકળાયેલા અમુક પદાર્થોનું ઊંચું સ્તર (જેમ કે કેલ્શિયમ અથવા લીવર એન્ઝાઇમ) બતાવી શકે છે. સંપૂર્ણ રક્ત ગણતરી (CBC) એનિમિયા (લોહીના લાલ કોષોની ઓછી સંખ્યા) તપાસી શકે છે, જે કેન્સરનું લક્ષણ હોઈ શકે છે.
પેશાબની તપાસ (યુરીનાલિસિસ): પેશાબમાં લોહી (હેમેટુરિયા) શોધી શકે છે, જે RCC નું સામાન્ય લક્ષણ છે. પેશાબની સાયટોલોજી પણ કરવામાં આવી શકે છે, જેમાં પેશાબમાં કેન્સરના કોષો શોધવામાં આવે છે, જો કે તે રેનલ પેલ્વિસ અને યુરેટરના કેન્સરમાં વધુ સામાન્ય છે.
મહત્વની નોંધ: લોહી અને પેશાબની તપાસો એકલા RCC નું નિદાન કરી શકતી નથી. તે માત્ર શંકા ઊભી કરવામાં અને વધુ ઇમેજિંગની જરૂરિયાત નક્કી કરવામાં મદદ કરે છે.
3. ઇમેજિંગ ટેસ્ટ: કિડનીને જોવા અને ગાંઠો શોધવા માટે આ ખૂબ જ મહત્વપૂર્ણ છે. સામાન્ય ઇમેજિંગ તકનીકોમાં શામેલ છે:
અલ્ટ્રાસાઉન્ડ: કિડનીમાં ગઠ્ઠો ઓળખવામાં અને તે ઘન છે કે પ્રવાહીથી ભરેલો (સિસ્ટિક) તે નક્કી કરવામાં મદદ કરી શકે છે. ઘન ગઠ્ઠો કેન્સરગ્રસ્ત હોવાની શક્યતા વધુ હોય છે.
કોમ્પ્યુટેડ ટોમોગ્રાફી (CT) સ્કેન: RCC ના નિદાન અને સ્ટેજીંગ માટે આ મુખ્ય ઇમેજિંગ ટેસ્ટ છે. CT સ્કેન કિડની અને આસપાસના પેશીઓની વિગતવાર ક્રોસ-સેક્શનલ તસવીરો આપે છે. ગાંઠો અને રક્ત વાહિનીઓની દૃશ્યતા વધારવા માટે ઘણીવાર કોન્ટ્રાસ્ટ ડાઇનો ઉપયોગ કરવામાં આવે છે. CT સ્કેન કેન્સર નજીકના લસિકા ગાંઠો અથવા અન્ય અવયવોમાં ફેલાયો છે કે કેમ તે નક્કી કરવામાં પણ મદદ કરી શકે છે.
મેગ્નેટિક રેઝોનન્સ ઇમેજિંગ (MRI): MRI ચુંબકીય ક્ષેત્રો અને રેડિયો તરંગોનો ઉપયોગ કરીને વિગતવાર તસવીરો બનાવે છે. જો દર્દી CT સ્કેન માટે કોન્ટ્રાસ્ટ ડાઇ ન લઈ શકે (એલર્જી અથવા નબળી કિડની કાર્યને કારણે) અથવા મોટી રક્ત વાહિનીઓ સાથે ગાંઠની સંડોવણીનું વધુ સારી રીતે મૂલ્યાંકન કરવા માટે તેનો ઉપયોગ થઈ શકે છે. * છાતીનો એક્સ-રે અથવા CT સ્કેન: કેન્સર ફેફસાંમાં ફેલાયો છે કે કેમ તે તપાસવા માટે.
બોન સ્કેન: જો કેન્સર હાડકાંમાં ફેલાયો હોવાની શંકા હોય તો તેનો ઉપયોગ થઈ શકે છે (લોહીની તપાસમાં એલિવેટેડ આલ્કલાઇન ફોસ્ફેટેઝ સ્તર આ સૂચવી શકે છે).
4. બાયોપ્સી: બાયોપ્સી એ કિડનીમાં રહેલો ગઠ્ઠો કેન્સરગ્રસ્ત (malignant) છે કે બિન-કેન્સરગ્રસ્ત (benign) તે નક્કી કરવાનો એકમાત્ર ચોક્કસ રસ્તો છે. તેમાં માઇક્રોસ્કોપ હેઠળ તપાસ માટે કિડનીના ગઠ્ઠામાંથી પેશીનો નાનો નમૂનો લેવાનો સમાવેશ થાય છે. * સોય બાયોપ્સી (પર્ક્યુટેનીયસ બાયોપ્સી): આ સૌથી સામાન્ય પદ્ધતિ છે. અલ્ટ્રાસાઉન્ડ અથવા CT ઇમેજિંગ દ્વારા માર્ગદર્શન હેઠળ, ત્વચા દ્વારા કિડનીમાં એક પાતળી સોય દાખલ કરવામાં આવે છે અને પેશીના નમૂના એકત્રિત કરવામાં આવે છે. વિસ્તારને સુન્ન કરવા માટે સ્થાનિક એનેસ્થેસિયાનો ઉપયોગ થાય છે. * સર્જિકલ બાયોપ્સી: કેટલાક કિસ્સાઓમાં, કિડનીના ભાગ અથવા આખાને દૂર કરવાની શસ્ત્રક્રિયા દરમિયાન બાયોપ્સી લેવામાં આવી શકે છે. જો ઇમેજિંગ અનિર્ણાયક હોય અથવા જો સારવાર માટે આખી ગાંઠ દૂર કરવામાં આવી રહી હોય તો આ વધુ સામાન્ય છે.
5. સ્ટેજીંગ: જો RCC નું નિદાન થાય છે, તો કેન્સરનો વ્યાપ (ગાંઠનું કદ અને તે લસિકા ગાંઠો અથવા દૂરના અવયવોમાં ફેલાયો છે કે કેમ) નક્કી કરવા માટે સ્ટેજીંગ કરવામાં આવે છે. સ્ટેજીંગમાં સામાન્ય રીતે વધુ ઇમેજિંગ ટેસ્ટ (જેમ કે છાતી, પેટ અને પેલ્વિસના CT અથવા MRI સ્કેન) અને કેટલીકવાર બોન સ્કેનનો સમાવેશ થાય છે. કેન્સરનું સ્ટેજ સારવાર વિકલ્પો નક્કી કરવામાં અને પૂર્વસૂચન કરવામાં મદદ કરે છે.
સારાંશમાં, RCC નું નિદાન મોટાભાગે ગાંઠ શોધવા માટે ઇમેજિંગ ટેસ્ટ પર અને નિદાનની પુષ્ટિ કરવા અને RCC ના પ્રકારને નિર્ધારિત કરવા માટે બાયોપ્સી પર આધાર રાખે છે. લોહી અને પેશાબની તપાસો સહાયક માહિતી પૂરી પાડે છે, અને સ્ટેજીંગ રોગના વ્યાપને નિર્ધારિત કરવામાં મદદ કરે છે.
રેનલ સેલ કાર્સિનોમા ની સારવાર
renal cell carcinoma (RCC) ની સારવાર ગાંઠ કેટલી મોટી છે, તે ક્યાં ફેલાયેલો છે અને દર્દીના એકંદર આરોગ્ય જેવા પરિબળો પર આધાર રાખે છે. અહીં સારવારના કેટલાક મુખ્ય વિકલ્પો છે:
સર્જરી: જો કેન્સર કિડની સુધી મર્યાદિત હોય તો સર્જરી એ મુખ્ય સારવાર છે.
- રેડિકલ નેફ્રેક્ટોમી: આમાં આખી કિડની, આજુબાજુની પેશીઓ અને કેટલીકવાર એડ્રીનલ ગ્રંથિ અને લસિકા ગાંઠો દૂર કરવામાં આવે છે.
- પાર્શિયલ નેફ્રેક્ટોમી: આમાં માત્ર ગાંઠ અને તેની આસપાસની થોડીક સ્વસ્થ પેશી દૂર કરવામાં આવે છે. જો શક્ય હોય તો, ખાસ કરીને નાની ગાંઠો માટે અથવા જો દર્દીને માત્ર એક જ કિડની હોય તો આ પદ્ધતિ પસંદ કરવામાં આવે છે.
એબ્લેશન થેરાપી: જો ગાંઠ નાની હોય અને સર્જરી શક્ય ન હોય તો આ વિકલ્પોનો ઉપયોગ થઈ શકે છે.
- ક્રાયોબ્લેશન: ગાંઠને સ્થિર કરીને નાશ કરવામાં આવે છે.
- રેડિયોફ્રીક્વન્સી એબ્લેશન (RFA): ગાંઠને ગરમ કરીને નાશ કરવામાં આવે છે.
સક્રિય દેખરેખ: કેટલીક નાની અને ધીમે ધીમે વધતી ગાંઠો માટે, તાત્કાલિક સારવારને બદલે નિયમિતપણે તેનું નિરીક્ષણ કરવું યોગ્ય હોઈ શકે છે. જો ગાંઠ વધવા લાગે અથવા લક્ષણો દેખાય તો સારવાર શરૂ કરવામાં આવે છે.
ઇમ્યુનોથેરાપી: આ દવાઓ શરીરની પોતાની રોગપ્રતિકારક શક્તિને કેન્સર સામે લડવામાં મદદ કરે છે. તેનો ઉપયોગ એડવાન્સ્ડ RCC માટે થઈ શકે છે.
ટાર્ગેટેડ થેરાપી: આ દવાઓ કેન્સર કોષોમાં ચોક્કસ અસામાન્યતાઓને લક્ષ્ય બનાવે છે અને તેમની વૃદ્ધિને અવરોધે છે. તેનો ઉપયોગ પણ એડવાન્સ્ડ RCC માટે થઈ શકે છે.
રેડિયેશન થેરાપી: કિડની કેન્સર માટે સામાન્ય રીતે ઉપયોગમાં લેવાતી નથી, પરંતુ તે હાડકામાં ફેલાયેલા કેન્સર જેવા લક્ષણોને દૂર કરવામાં મદદરૂપ થઈ શકે છે.
તમારા માટે શ્રેષ્ઠ સારવાર યોજના નક્કી કરવા માટે તમારે તમારા ડૉક્ટર સાથે વાત કરવી જોઈએ. તેઓ તમારી ચોક્કસ પરિસ્થિતિનું મૂલ્યાંકન કરશે અને સૌથી યોગ્ય વિકલ્પની ભલામણ કરશે.
રેનલ સેલ કાર્સિનોમા શું ખાવું અને શું ન ખાવું?
renal cell carcinoma (RCC) ધરાવતા લોકો માટે કોઈ ચોક્કસ આહાર નથી, પરંતુ એકંદર આરોગ્ય અને કિડનીના કાર્યને ટેકો આપવા માટે અમુક ખાદ્યપદાર્થો ખાવા અને ટાળવા મહત્વપૂર્ણ છે. અમદાવાદમાં ઉપલબ્ધ સંસાધનો અને આહારની આદતોને ધ્યાનમાં રાખીને અહીં કેટલીક ભલામણો છે:
શું ખાવું:
- ફળો અને શાકભાજી: ફળો અને શાકભાજી ઘણા વિટામિન્સ, ખનિજો અને એન્ટીઑકિસડન્ટોથી ભરપૂર હોય છે જે શરીરને સ્વસ્થ રાખવામાં મદદ કરે છે. વિવિધ રંગોના ફળો અને શાકભાજી ખાવાનો પ્રયત્ન કરો.
- અમદાવાદમાં ઉપલબ્ધ વિકલ્પો: પાલક, મેથી, રીંગણ, ટામેટાં, ડુંગળી, ગાજર, કાકડી, કેળા (મધ્યમ માત્રામાં), સફરજન, નારંગી (મધ્યમ માત્રામાં), પપૈયું, તરબૂચ જેવા સ્થાનિક અને મોસમી ફળો અને શાકભાજીનો સમાવેશ કરો.
- આખા અનાજ: ઘઉં, જુવાર, બાજરી અને ચોખા જેવા આખા અનાજ ફાઇબર અને ઊર્જાનો સારો સ્ત્રોત છે.
- અમદાવાદમાં ઉપલબ્ધ વિકલ્પો: રોટલી, ભાખરી, ખીચડી અને આખા અનાજના બનેલા અન્ય ખોરાક લો.
- કઠોળ અને દાળ: કઠોળ અને દાળ પ્રોટીન અને ફાઇબરનો સારો સ્ત્રોત છે.
- અમદાવાદમાં ઉપલબ્ધ વિકલ્પો: તુવેર દાળ, મગની દાળ, ચણા, વાલ અને અન્ય સ્થાનિક કઠોળનો સમાવેશ કરો.
- ઓછી ચરબીવાળું પ્રોટીન: ચિકન, માછલી (ઓછી પારોવાળી), ટોફુ અને સોયા ઉત્પાદનો પ્રોટીનના સારા સ્ત્રોત છે.
- સ્વસ્થ ચરબી: ઓલિવ તેલ, મગફળીનું તેલ (મધ્યમ માત્રામાં) અને બદામ જેવા અસંતૃપ્ત ચરબીનો સમાવેશ કરો.
- પુષ્કળ પ્રવાહી: પાણી પુષ્કળ પ્રમાણમાં પીવો. તમારા ડૉક્ટરની સલાહ મુજબ અન્ય પ્રવાહી જેમ કે સૂપ અને પાતળું દૂધ પણ લઈ શકો છો.
શું ન ખાવું અથવા ઓછું ખાવું:
- મીઠું (સોડિયમ): વધુ મીઠું બ્લડ પ્રેશર વધારી શકે છે અને કિડની પર વધુ તાણ લાવી શકે છે. પ્રોસેસ્ડ ખોરાક, તૈયાર સૂપ અને અથાણાં જેવા વધુ મીઠું ધરાવતા ખોરાક ટાળો.
- અમદાવાદમાં ઉપલબ્ધ વિકલ્પો: ફરસાણ અને અન્ય વધુ મીઠું ધરાવતા નાસ્તાનું સેવન ઓછું કરો.
- લાલ અને પ્રોસેસ્ડ માંસ: અમુક અભ્યાસો સૂચવે છે કે લાલ અને પ્રોસેસ્ડ માંસનું વધુ સેવન કિડની કેન્સરના જોખમ સાથે સંકળાયેલું હોઈ શકે છે. તેનું સેવન મર્યાદિત કરો.
- ખાંડવાળા ખોરાક અને પીણાં: ખાંડવાળા પીણાં અને મીઠાઈઓ વજન વધારી શકે છે, જે RCC માટે જોખમી પરિબળ છે.
- આલ્કોહોલ: આલ્કોહોલનું સેવન મર્યાદિત કરો અથવા ટાળો, કારણ કે તે કિડનીના કાર્યને અસર કરી શકે છે અને અમુક સારવાર સાથે ક્રિયાપ્રતિક્રિયા કરી શકે છે. તમારા ડૉક્ટરની સલાહ લો.
- પોટેશિયમ અને ફોસ્ફરસ વધુ હોય તેવા ખોરાક (જો ડૉક્ટર દ્વારા સલાહ આપવામાં આવે તો): જો તમારી કિડનીનું કાર્ય નબળું હોય, તો તમારા ડૉક્ટર અથવા આહાર નિષ્ણાત પોટેશિયમ અને ફોસ્ફરસની માત્રાને નિયંત્રિત કરવાની સલાહ આપી શકે છે. કેળા, નારંગી, બટાકા, પાલક, ડેરી ઉત્પાદનો અને બદામ જેવા ખોરાકમાં આ ખનિજો વધુ હોય છે.
- પ્રોસેસ્ડ ખોરાક: પ્રોસેસ્ડ ખોરાકમાં ઘણીવાર વધુ મીઠું, ખાંડ અને અસ્વસ્થ ચરબી હોય છે. તે ટાળવા જોઈએ.
અન્ય મહત્વપૂર્ણ બાબતો:
- તમારા ડૉક્ટર અને આહાર નિષ્ણાતની સલાહ લો: દરેક વ્યક્તિની જરૂરિયાતો અલગ હોય છે. તમારા ડૉક્ટર અને એક રજિસ્ટર્ડ આહાર નિષ્ણાત તમને તમારી ચોક્કસ પરિસ્થિતિ અને સારવાર યોજના માટે વ્યક્તિગત આહાર યોજના બનાવવામાં મદદ કરી શકે છે.
- હાઇડ્રેટેડ રહો: પુષ્કળ પાણી પીવું મહત્વપૂર્ણ છે, પરંતુ તમારા ડૉક્ટરની સલાહ મુજબ પ્રવાહીની માત્રાનું ધ્યાન રાખો, ખાસ કરીને જો તમારી કિડનીનું કાર્ય ક્ષતિગ્રસ્ત હોય.
- નાના અને વારંવાર ભોજન લો: જો તમને ભૂખ ઓછી લાગતી હોય અથવા ઉબકા આવતા હોય, તો દિવસ દરમિયાન નાના અને વારંવાર ભોજન લેવાનું મદદરૂપ થઈ શકે છે.
- ખોરાકને સારી રીતે રાંધો અને સ્વચ્છતા જાળવો: ચેપથી બચવા માટે ખોરાકને સારી રીતે રાંધો અને ખોરાક બનાવતી વખતે સ્વચ્છતાનું ધ્યાન રાખો.
યાદ રાખો કે આ સામાન્ય માર્ગદર્શિકા છે અને તમારે હંમેશા તમારી વ્યક્તિગત જરૂરિયાતો માટે તમારા ડૉક્ટર અથવા આહાર નિષ્ણાતની સલાહ લેવી જોઈએ. અમદાવાદમાં ઘણા સારા ડૉક્ટરો અને આહાર નિષ્ણાતો ઉપલબ્ધ છે જે તમને યોગ્ય માર્ગદર્શન આપી શકે છે.
રેનલ સેલ કાર્સિનોમા માટે ઘરેલું ઉપચાર
રેનલ સેલ કાર્સિનોમા (RCC) એક ગંભીર તબીબી સ્થિતિ છે અને તેનો કોઈ સાબિત થયેલો ઘરેલું ઉપચાર નથી. કેન્સરની સારવાર માટે હંમેશા ડૉક્ટરની સલાહ લેવી અને તેમની ભલામણ કરેલી સારવાર યોજનાને અનુસરવી ખૂબ જ મહત્વપૂર્ણ છે.
ઘરેલું ઉપચારો કેન્સરને મટાડી શકતા નથી, પરંતુ કેટલીક પદ્ધતિઓ લક્ષણોને હળવા કરવામાં, આરામ વધારવામાં અને એકંદર સુખાકારીને ટેકો આપવામાં મદદ કરી શકે છે. જો કે, કોઈપણ ઘરેલું ઉપચાર શરૂ કરતા પહેલા તમારા ડૉક્ટર સાથે વાત કરવી જરૂરી છે, કારણ કે તે તમારી તબીબી સારવારમાં દખલ કરી શકે છે અથવા આડઅસરો પેદા કરી શકે છે.
અહીં કેટલીક બાબતો છે જે તમે ઘરે કરી શકો છો જે તમને સહાયક હોઈ શકે છે:
- સંતુલિત અને પૌષ્ટિક આહાર: ઉપર જણાવ્યા મુજબ, યોગ્ય આહાર લેવો તમારા શરીરને મજબૂત રાખવામાં અને સારવારની આડઅસરોનો સામનો કરવામાં મદદ કરી શકે છે. તાજા ફળો, શાકભાજી, આખા અનાજ અને ઓછી ચરબીવાળા પ્રોટીનનો સમાવેશ કરો. પ્રોસેસ્ડ ખોરાક, વધુ મીઠું અને ખાંડવાળા ખોરાક ટાળો.
- પુષ્કળ પ્રવાહી પીવો: ડિહાઇડ્રેશનથી બચવા માટે પુષ્કળ પાણી પીવો. તમારા ડૉક્ટર તમને કેટલી માત્રામાં પ્રવાહી લેવું જોઈએ તે અંગે સલાહ આપશે, ખાસ કરીને જો તમારી કિડનીનું કાર્ય અસરગ્રસ્ત હોય.
- નિયમિત હળવી કસરત: તમારા ડૉક્ટરની સલાહ મુજબ, નિયમિત હળવી કસરત જેમ કે ચાલવું અથવા યોગા કરવાથી તમારી ઊર્જા સ્તર સુધરી શકે છે અને થાક ઓછો થઈ શકે છે.
- પર્યાપ્ત ઊંઘ અને આરામ: તમારા શરીરને સ્વસ્થ થવા માટે પૂરતી ઊંઘ લેવી મહત્વપૂર્ણ છે.
- તણાવ વ્યવસ્થાપન: તણાવ તમારી રોગપ્રતિકારક શક્તિને નબળી પાડી શકે છે. તણાવ ઘટાડવા માટે યોગા, ધ્યાન અથવા તમારી મનપસંદ પ્રવૃત્તિઓમાં સમય પસાર કરો.
- ભાવનાત્મક ટેકો: તમારા પરિવાર, મિત્રો અથવા સપોર્ટ ગ્રુપ સાથે તમારી લાગણીઓ અને ચિંતાઓ શેર કરો. ભાવનાત્મક ટેકો મેળવવો ખૂબ જ મહત્વપૂર્ણ છે.
- હકારાત્મક વલણ: સકારાત્મક વલણ રાખવાથી તમને માનસિક રીતે મજબૂત રહેવામાં મદદ મળી શકે છે.
મહત્વપૂર્ણ નોંધ:
- કોઈપણ પ્રકારના “કેન્સર મટાડવાનો દાવો” કરતા ઘરેલું ઉપચારોથી સાવચેત રહો. આવા દાવાઓ વૈજ્ઞાનિક રીતે સમર્થિત નથી હોતા અને તે ખતરનાક હોઈ શકે છે.
- તમારી તબીબી સારવારને ક્યારેય ઘરેલું ઉપચારથી બદલશો નહીં.
- જો તમે કોઈ ઘરેલું ઉપચાર અજમાવવા માંગતા હોવ તો પણ, પહેલા તમારા ડૉક્ટર સાથે તેની ચર્ચા કરો.
યાદ રાખો કે રેનલ સેલ કાર્સિનોમાની અસરકારક સારવાર માટે તબીબી વ્યાવસાયિકો દ્વારા ભલામણ કરાયેલ સારવાર યોજનાનું પાલન કરવું સૌથી મહત્વપૂર્ણ છે. ઘરેલું ઉપચારો માત્ર સહાયક ભૂમિકા ભજવી શકે છે અને તેનો ઉપયોગ હંમેશા ડૉક્ટરની સલાહ મુજબ જ કરવો જોઈએ. અમદાવાદમાં ઘણા સારા ઓન્કોલોજિસ્ટ અને સહાયક સંસાધનો ઉપલબ્ધ છે જે તમને આ મુશ્કેલ સમયમાં મદદ કરી શકે છે.
રેનલ સેલ કાર્સિનોમા ને કેવી રીતે અટકાવવું?
રેનલ સેલ કાર્સિનોમા (RCC) ને સંપૂર્ણપણે અટકાવવું શક્ય નથી, પરંતુ કેટલાક પરિબળોને નિયંત્રિત કરીને તેનું જોખમ ઘટાડી શકાય છે. અમદાવાદમાં ઉપલબ્ધ જીવનશૈલી અને આહારની આદતોને ધ્યાનમાં રાખીને અહીં કેટલાક પગલાં આપ્યા છે જે તમે જોખમ ઘટાડવા માટે લઈ શકો છો:
જોખમી પરિબળોને નિયંત્રિત કરો:
- ધૂમ્રપાન છોડો: ધૂમ્રપાન એ RCC માટેનું સૌથી મોટું જોખમી પરિબળ છે. જો તમે ધૂમ્રપાન કરતા હોવ તો, તેને છોડવું તમારા સ્વાસ્થ્ય માટે સૌથી મહત્વપૂર્ણ પગલું છે. અમદાવાદમાં ધૂમ્રપાન છોડવામાં મદદરૂપ સંસાધનો અને કાર્યક્રમો ઉપલબ્ધ હોઈ શકે છે. તમારા ડૉક્ટર તમને આ માટે માર્ગદર્શન આપી શકે છે.
- સ્વસ્થ વજન જાળવો: વધુ વજન અથવા મેદસ્વી હોવું એ RCC ના વધતા જોખમ સાથે સંકળાયેલું છે. સંતુલિત આહાર લો અને નિયમિત કસરત કરો જેથી સ્વસ્થ વજન જાળવી શકાય. અમદાવાદમાં તમને ઘણી જગ્યાએ કસરત માટેના વિકલ્પો મળી રહેશે.
- બ્લડ પ્રેશરને નિયંત્રિત કરો: હાઈ બ્લડ પ્રેશર પણ RCC ના જોખમને વધારી શકે છે. તમારા બ્લડ પ્રેશરને નિયમિતપણે તપાસો અને જો તે વધારે હોય તો ડૉક્ટરની સલાહ મુજબ તેને નિયંત્રિત કરો.
- અમુક રસાયણોના સંપર્કમાં આવવાનું ટાળો: અમુક ઔદ્યોગિક રસાયણો, જેમ કે કેડમિયમ અને એસ્બેસ્ટોસના લાંબા સમય સુધી સંપર્કમાં રહેવાથી RCC નું જોખમ વધી શકે છે. જો તમે આવા વાતાવરણમાં કામ કરતા હોવ તો સલામતીના યોગ્ય પગલાં લો.
- લાંબા સમય સુધી અમુક દવાઓનો ઉપયોગ ટાળો: અમુક પીડા નિવારક દવાઓ (પેઇન કિલર્સ) નો લાંબા સમય સુધી અને વધુ માત્રામાં ઉપયોગ કિડનીને નુકસાન પહોંચાડી શકે છે અને સંભવિત રીતે RCC નું જોખમ વધારી શકે છે. આવી દવાઓનો ઉપયોગ ડૉક્ટરની સલાહ મુજબ જ કરો.
સ્વસ્થ જીવનશૈલી અપનાવો:
- સંતુલિત આહાર લો: ફળો, શાકભાજી, આખા અનાજ અને ઓછી ચરબીવાળા પ્રોટીનથી ભરપૂર આહાર લો. પ્રોસેસ્ડ ખોરાક, વધુ મીઠું અને ખાંડવાળા ખોરાકનું સેવન ઓછું કરો.
- નિયમિત કસરત કરો: અઠવાડિયામાં મોટાભાગના દિવસોમાં ઓછામાં ઓછી 30 મિનિટની મધ્યમ તીવ્રતાવાળી કસરત કરો. ચાલવું, દોડવું, તરવું અથવા સાયકલ ચલાવવું જેવા વિકલ્પો અજમાવી શકો છો.
- પુષ્કળ પાણી પીવો: પૂરતું પાણી પીવાથી કિડનીને યોગ્ય રીતે કાર્ય કરવામાં મદદ મળે છે અને કદાચ RCC નું જોખમ ઘટાડી શકે છે.
વારસાગત જોખમ ધરાવતા લોકો માટે:
જો તમારા પરિવારમાં RCC નો ઇતિહાસ હોય, તો તમને આ રોગ થવાનું જોખમ વધારે હોઈ શકે છે. આવા કિસ્સાઓમાં, તમારે તમારા ડૉક્ટર સાથે નિયમિતપણે તપાસ કરાવવી જોઈએ અને આનુવંશિક પરામર્શ (genetic counseling) વિશે પણ વિચારવું જોઈએ.
યાદ રાખો:
આ પગલાં RCC થવાનું જોખમ ઘટાડવામાં મદદ કરી શકે છે, પરંતુ તે સંપૂર્ણપણે રોકી શકતા નથી. જો તમને કોઈ ચિંતા હોય અથવા લક્ષણો જણાય તો તાત્કાલિક તમારા ડૉક્ટરની સલાહ લો. નિયમિત તબીબી તપાસ અને સ્વસ્થ જીવનશૈલી જાળવવી એ તમારા એકંદર આરોગ્ય માટે મહત્વપૂર્ણ છે.
સારાંશ
રેનલ સેલ કાર્સિનોમા (RCC) ની સારવાર ગાંઠના કદ, ફેલાવો અને દર્દીના સ્વાસ્થ્ય પર આધાર રાખે છે, જેમાં સર્જરી (આખી કે આંશિક કિડની દૂર કરવી), એબ્લેશન થેરાપી (ગાંઠને ઠંડી કે ગરમીથી નાશ કરવી), સક્રિય દેખરેખ, ઇમ્યુનોથેરાપી, ટાર્ગેટેડ થેરાપી અને રેડિયેશન થેરાપીનો સમાવેશ થાય છે.
RCC ધરાવતા લોકો માટે કોઈ ચોક્કસ આહાર નથી, પરંતુ ફળો, શાકભાજી, આખા અનાજ અને ઓછી ચરબીવાળું પ્રોટીન લેવું અને વધુ મીઠું, લાલ અને પ્રોસેસ્ડ માંસ, ખાંડવાળા ખોરાક અને પીણાં ટાળવા મહત્વપૂર્ણ છે. ડૉક્ટર અને આહાર નિષ્ણાતની સલાહ લેવી જરૂરી છે.
RCC માટે કોઈ સાબિત થયેલો ઘરેલું ઉપચાર નથી, પરંતુ સંતુલિત આહાર, પુષ્કળ પ્રવાહી, હળવી કસરત, પૂરતી ઊંઘ અને તણાવ વ્યવસ્થાપન જેવા પગલાં લક્ષણોને હળવા કરવામાં અને સુખાકારીમાં મદદ કરી શકે છે. તબીબી સારવારને ક્યારેય ઘરેલું ઉપચારથી બદલવી જોઈએ નહીં.
RCC ને સંપૂર્ણપણે અટકાવવું શક્ય નથી, પરંતુ ધૂમ્રપાન છોડવું, સ્વસ્થ વજન જાળવવું, બ્લડ પ્રેશરને નિયંત્રિત કરવું અને અમુક રસાયણોના સંપર્કમાં આવવાનું ટાળવું જેવા પગલાં જોખમ ઘટાડી શકે છે. સ્વસ્થ જીવનશૈલી અપનાવવી અને નિયમિત તબીબી તપાસ કરાવવી પણ મહત્વપૂર્ણ છે.




One Comment