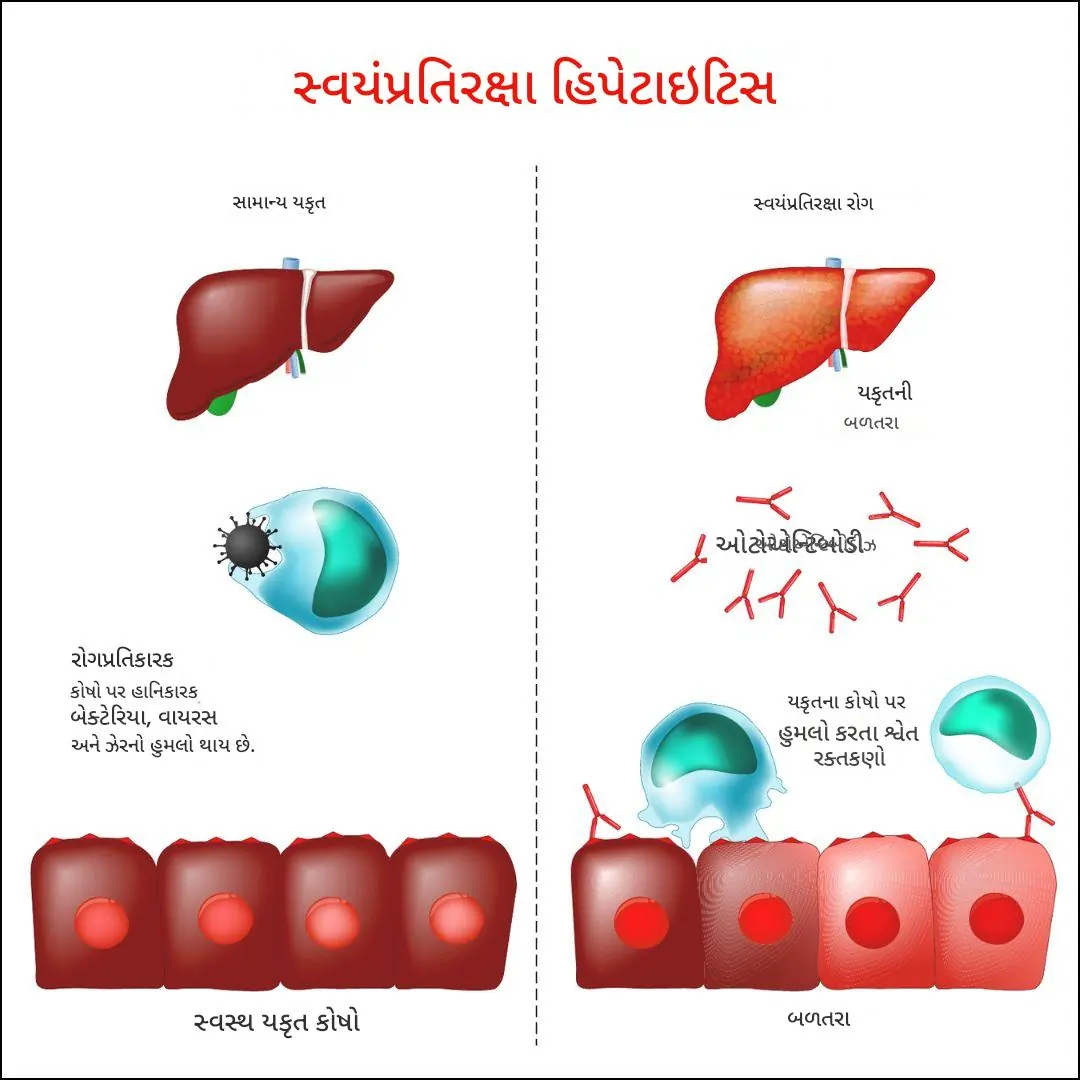
ઓટોઇમ્યુન હેપેટાઇટિસ (Autoimmune Hepatitis)
લિવર આપણા શરીરનું એક અત્યંત મહત્ત્વનું અંગ છે, જે અનેક જૈવિક કાર્યો માટે જવાબદાર છે. જ્યારે લિવરમાં સોજો આવે અથવા નુકસાન થાય, ત્યારે તેને “હેપેટાઇટિસ” કહેવાય છે. આ સ્થિતિમાં, શરીરની રોગપ્રતિકારક શક્તિ (immune system) ભૂલથી પોતાના જ લિવરના કોષોને વિદેશી આક્રમણકારો માનીને તેના પર હુમલો કરવાનું શરૂ કરી દે છે, જેનાથી લિવરમાં સોજો અને નુકસાન થાય છે.
ઓટોઇમ્યુન હેપેટાઇટિસ શું છે?
ઓટોઇમ્યુન હેપેટાઇટિસ એ એક ક્રોનિક (લાંબા ગાળાની) બીમારી છે જેમાં શરીરની રોગપ્રતિકારક શક્તિ, જે સામાન્ય રીતે શરીરને બેક્ટેરિયા અને વાયરસ જેવા હાનિકારક પદાર્થોથી બચાવે છે, તે ભૂલથી લિવરના કોષો પર હુમલો કરે છે. આ હુમલાને કારણે લિવરમાં સોજો આવે છે (હેપેટાઇટિસ) અને જો સારવાર ન કરવામાં આવે તો તે કાયમી નુકસાન જેમ કે સિરહોસિસ (લિવર પર ડાઘ પડવા) અને લિવર ફેલ્યોર તરફ દોરી શકે છે.
આ એક ઓટોઇમ્યુન ડિસીઝ છે, જેનો અર્થ છે કે શરીરનું પોતાનું જ સંરક્ષણ તંત્ર પોતાના જ અંગો સામે કાર્ય કરે છે.
ઓટોઇમ્યુન હેપેટાઇટિસના પ્રકારો
ઓટોઇમ્યુન હેપેટાઇટિસ મુખ્યત્વે બે પ્રકારના હોય છે:
- ટાઇપ 1 ઓટોઇમ્યુન હેપેટાઇટિસ: આ સૌથી સામાન્ય પ્રકાર છે અને તે પુખ્ત વયના લોકોમાં તેમજ બાળકોમાં પણ જોવા મળે છે. આ પ્રકાર ધરાવતા મોટાભાગના લોકોના લોહીમાં એન્ટિન્યુક્લિયર એન્ટિબોડીઝ (ANA) અને/અથવા સ્મૂથ મસલ એન્ટિબોડીઝ (SMA) હોય છે. તે ઘણીવાર અન્ય ઓટોઇમ્યુન રોગો જેમ કે ટાઇપ 1 ડાયાબિટીસ, સક્રિય સેલિયાક રોગ, રૂમેટોઇડ આર્થરાઇટિસ, થાઇરોઇડાઇટિસ અથવા અલ્સેરેટિવ કોલાઇટિસ સાથે સંકળાયેલ હોઈ શકે છે.
- ટાઇપ 2 ઓટોઇમ્યુન હેપેટાઇટિસ: આ એક દુર્લભ પ્રકાર છે અને તે સામાન્ય રીતે બાળકો અને યુવાન વયસ્કોમાં થાય છે. આ પ્રકાર ધરાવતા લોકોના લોહીમાં લિવર કિડની માઇક્રોસોમલ ટાઇપ 1 એન્ટિબોડીઝ (LKM-1) હોય છે. તે વધુ ગંભીર અને ઝડપી પ્રગતિશીલ હોઈ શકે છે.
ઓટોઇમ્યુન હેપેટાઇટિસના કારણો
AIH નું ચોક્કસ કારણ અજ્ઞાત છે. જોકે, એવું માનવામાં આવે છે કે તે આનુવંશિક વલણ ધરાવતી વ્યક્તિઓમાં પર્યાવરણીય ટ્રિગર્સ (જેમ કે અમુક દવાઓ, વાયરલ ઇન્ફેક્શન અથવા ઝેર) ના સંપર્કમાં આવવાથી શરૂ થઈ શકે છે. આ ટ્રિગર્સ રોગપ્રતિકારક તંત્રને ભ્રમિત કરે છે અને તેને લિવરના કોષો પર હુમલો કરવા માટે ઉશ્કેરે છે.
જોખમી પરિબળો:
- લિંગ: સ્ત્રીઓમાં પુરુષો કરતાં AIH થવાનું જોખમ ચાર ગણું વધારે હોય છે.
- આનુવંશિકતા: જો પરિવારમાં ઓટોઇમ્યુન રોગોનો ઇતિહાસ હોય, તો AIH થવાનું જોખમ વધી શકે છે.
- અન્ય ઓટોઇમ્યુન રોગો: જે લોકોને પહેલાથી જ અન્ય ઓટોઇમ્યુન રોગો છે, જેમ કે ટાઇપ 1 ડાયાબિટીસ, સેલિયાક રોગ, અથવા થાઇરોઇડ રોગ, તેમને AIH થવાનું જોખમ વધારે હોય છે.
- અમુક ચેપ અથવા દવાઓ: જોકે તે કારણ નથી, કેટલાક કિસ્સાઓમાં અમુક વાયરલ ચેપ અથવા દવાઓ AIH ને ટ્રિગર કરી શકે છે.
ઓટોઇમ્યુન હેપેટાઇટિસના લક્ષણો
AIH ના લક્ષણો અલગ અલગ હોઈ શકે છે, હળવાથી લઈને ગંભીર સુધી. કેટલાક લોકોમાં પ્રારંભિક તબક્કામાં કોઈ લક્ષણો દેખાતા નથી, અને રોગપ્રગતિ ન થાય ત્યાં સુધી નિદાન થતું નથી. જ્યારે લક્ષણો દેખાય છે, ત્યારે તે ધીમે ધીમે વિકસી શકે છે અને તેમાં શામેલ છે:
- થાક અને નબળાઈ: આ સૌથી સામાન્ય લક્ષણ છે.
- સાંધાનો દુખાવો: ખાસ કરીને મોટા સાંધાઓમાં.
- ઉબકા અને ઉલટી
- ભૂખ ન લાગવી અને વજનમાં ઘટાડો
- પેટમાં દુખાવો અથવા અસ્વસ્થતા: ખાસ કરીને જમણી બાજુ ઉપરના ભાગમાં.
- ત્વચા પર ફોલ્લીઓ
- પીળો પેશાબ (ઘેરો)
- આછા રંગનો મળ
- કમળો (Jaundice): ત્વચા અને આંખો પીળી પડવી, જે લિવરની કાર્યક્ષમતામાં ઘટાડો સૂચવે છે.
- વધારે પડતો રક્તસ્ત્રાવ અથવા સરળતાથી ઉઝરડા પડવા.
- માસિક અનિયમિતતા: સ્ત્રીઓમાં.
જો રોગ વધે અને સિરહોસિસ થાય, તો વધુ ગંભીર લક્ષણો દેખાઈ શકે છે જેમ કે:
- પગ અને પગની ઘૂંટીઓમાં સોજો (એડીમા)
- પેટમાં પ્રવાહી જમા થવું (એસાઇટિસ)
- યાદશક્તિમાં ઘટાડો, મૂંઝવણ અથવા ધ્યાન કેન્દ્રિત કરવામાં મુશ્કેલી (હેપેટિક એન્સેફાલોપથી)
- અન્નનળીની નસો ફૂલી જવી (વેરિસિસ) જેનાથી રક્તસ્ત્રાવ થઈ શકે છે.
ઓટોઇમ્યુન હેપેટાઇટિસનું નિદાન
AIH નું નિદાન કરવું મુશ્કેલ બની શકે છે કારણ કે તેના લક્ષણો અન્ય લિવર રોગો જેવા જ હોય છે. નિદાન માટે સામાન્ય રીતે નીચેના પરીક્ષણો કરવામાં આવે છે:
- રક્ત પરીક્ષણો:
- લિવર ફંક્શન ટેસ્ટ (LFT): લિવર એન્ઝાઇમ્સ (ALT, AST) અને બિલીરૂબિનના સ્તરમાં વધારો દર્શાવે છે.
- ઓટોએન્ટિબોડીઝ ટેસ્ટ: ANA, SMA, LKM-1 જેવી ચોક્કસ એન્ટિબોડીઝની હાજરી તપાસે છે.
- ઇમ્યુનોગ્લોબ્યુલિન જી (IgG) સ્તર: AIH માં IgG નું સ્તર ઘણીવાર ઊંચું હોય છે.
- લિવર બાયોપ્સી: આ નિદાનની પુષ્ટિ કરવા અને લિવરને થયેલા નુકસાનની હદ (જેમ કે સોજો, ફાઇબ્રોસિસ, સિરહોસિસ) નક્કી કરવા માટેનો ગોલ્ડ સ્ટાન્ડર્ડ ટેસ્ટ છે.
- ઇમેજિંગ ટેસ્ટ: અલ્ટ્રાસાઉન્ડ, સીટી સ્કેન અથવા એમઆરઆઈ લિવરના કદ અને આકારમાં ફેરફાર અથવા સિરહોસિસના ચિહ્નો જોવા માટે ઉપયોગી થઈ શકે છે.
ઓટોઇમ્યુન હેપેટાઇટિસની સારવાર
AIH ની સારવારનો મુખ્ય ધ્યેય રોગપ્રતિકારક તંત્રની લિવર પરની હુમલો કરવાની પ્રવૃત્તિને દબાવવાનો અને લિવરના સોજાને ઘટાડવાનો છે. સારવાર દ્વારા રોગને નિયંત્રણમાં લાવી શકાય છે અને લિવરને થતા વધુ નુકસાનને અટકાવી શકાય છે.
મુખ્ય સારવાર :
- આ દવાઓ લિવરમાં સોજો ઘટાડવામાં અને રોગપ્રતિકારક તંત્રને દબાવવામાં અત્યંત અસરકારક છે. શરૂઆતમાં ઉંચા ડોઝ આપવામાં આવે છે, અને પછી ધીમે ધીમે ઘટાડવામાં આવે છે.
- આ દવાઓ રોગપ્રતિકારક તંત્રને વધુ દબાવે છે.
કેટલાક દર્દીઓને લાંબા ગાળા સુધી આ દવાઓ લેવાની જરૂર પડી શકે છે.
સહાયક સારવાર:
- કેલ્શિયમ અને વિટામિન ડી સપ્લિમેન્ટ્સ: કોર્ટીકોસ્ટેરોઇડ્સ લાંબા સમય સુધી લેવાથી હાડકાં નબળા પડી શકે છે, તેથી આ સપ્લિમેન્ટ્સ મદદરૂપ થાય છે.
- સ્વસ્થ જીવનશૈલી: સંતુલિત આહાર અને નિયમિત કસરત.
- દારૂ ટાળવો: લિવરને વધુ નુકસાનથી બચાવવા માટે.
જો રોગ ખૂબ જ ગંભીર બની જાય અને લિવર ફેલ્યોર થાય, તો લિવર ટ્રાન્સપ્લાન્ટ એકમાત્ર જીવરક્ષક સારવાર વિકલ્પ બની શકે છે. ટ્રાન્સપ્લાન્ટ પછી પણ, રોગ પાછો ન આવે તે માટે ઇમ્યુનોસપ્રેસન્ટ્સ લેવાની જરૂર પડી શકે છે.
ઓટોઇમ્યુન હેપેટાઇટિસ એ એક જટિલ રોગ છે જેને યોગ્ય નિદાન અને લાંબા ગાળાની વ્યવસ્થાપનની જરૂર પડે છે. યોગ્ય સારવાર અને નિયમિત ફોલો-અપ દ્વારા, મોટાભાગના દર્દીઓ રોગને નિયંત્રિત કરી શકે છે અને સામાન્ય જીવન જીવી શકે છે. જો તમને આ રોગના લક્ષણો હોય અથવા તમને શંકા હોય, તો લિવર નિષ્ણાત (ગેસ્ટ્રોએન્ટેરોલોજિસ્ટ/હેપેટોલોજિસ્ટ) નો સંપર્ક કરવો અત્યંત મહત્ત્વપૂર્ણ છે.