પલ્મોનરી એમ્બોલિઝમ (PE)
પલ્મોનરી એમ્બોલિઝમ (Pulmonary Embolism)
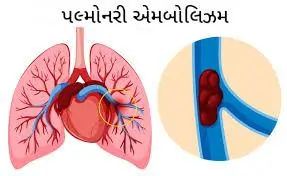
પલ્મોનરી એમ્બોલિઝમ (PE) એ એક ગંભીર અને સંભવિતપણે જીવલેણ તબીબી સ્થિતિ છે જેમાં ફેફસાંમાં લોહીનો ગંઠાઈ જાય છે (બ્લડ ક્લોટ).
આ ગંઠાઈ ફેફસાંમાં લોહી પહોંચાડતી ધમની (પલ્મોનરી આર્ટરી) માં અવરોધ ઉભો કરે છે, જેના કારણે ફેફસાંનો એક ભાગ કામ કરવાનું બંધ કરી દે છે અને શરીરને પૂરતો ઓક્સિજન મળતો નથી.
પલ્મોનરી એમ્બોલિઝમ કેવી રીતે થાય છે?
- DVT નો વિકાસ:
- આ ત્યારે થઈ શકે છે જ્યારે લોહીનો પ્રવાહ ધીમો પડી જાય (જેમ કે લાંબા સમય સુધી બેસી રહેવાથી કે પથારીવશ રહેવાથી), નસની દીવાલને નુકસાન થાય અથવા લોહી ગંઠાઈ જવાની વૃત્તિ વધે.
- ગંઠાઈનું છૂટું પડવું (Embolization): પગમાં બનેલો લોહીનો ગંઠાઈ છૂટો પડી શકે છે અને રક્ત પ્રવાહ સાથે આગળ વધી શકે છે.
- ફેફસાં સુધી પહોંચવું: આ ગંઠાઈ હૃદયના જમણા ભાગમાંથી પસાર થઈને ફેફસાંમાં લોહી લઈ જતી પલ્મોનરી ધમની સુધી પહોંચે છે.
- ધમનીમાં અવરોધ: ફેફસાંમાં પહોંચીને, ગંઠાઈ એક નાની ધમનીમાં ફસાઈ જાય છે અને ત્યાં અવરોધ ઉભો કરે છે. આનાથી ફેફસાંના તે ભાગમાં લોહીનો પ્રવાહ અટકી જાય છે, જેના પરિણામે શરીરમાં ઓક્સિજનનું સ્તર ઘટી જાય છે અને હૃદય પર દબાણ વધે છે.
પલ્મોનરી એમ્બોલિઝમના કારણો અને જોખમી પરિબળો
PE માટે ઘણા જોખમી પરિબળો છે જે લોહીના ગંઠાવાનું જોખમ વધારે છે:
- લાંબા સમય સુધી નિષ્ક્રિયતા:
- લાંબી મુસાફરી: લાંબી ફ્લાઇટ્સ, કાર રાઇડ્સ કે ટ્રેન મુસાફરી જેમાં લાંબા સમય સુધી બેસી રહેવું પડે.
- પથારીવશતા/ઓછી ગતિશીલતા: સર્જરી પછી, ગંભીર બીમારીને કારણે, કે ઇજા પછી લાંબા સમય સુધી પથારીમાં રહેવું.
- પક્ષાઘાત (Paralysis).
- સર્જરી: ખાસ કરીને મોટા ઓપરેશન્સ જેમ કે હિપ કે ની રિપ્લેસમેન્ટ, પેટની સર્જરી.
- કેન્સર અને તેની સારવાર: અમુક પ્રકારના કેન્સર અને કીમોથેરાપી લોહી ગંઠાવાનું જોખમ વધારે છે.
- ગર્ભાવસ્થા અને બાળજન્મ: ગર્ભાવસ્થા દરમિયાન અને બાળજન્મ પછી રક્તના ગંઠાવાનું જોખમ વધે છે.
- હોર્મોનલ થેરાપી: એસ્ટ્રોજન ધરાવતી ગર્ભનિરોધક ગોળીઓ અથવા હોર્મોન રિપ્લેસમેન્ટ થેરાપી (HRT).
- મેદસ્વિતા (Obesity): વધુ વજન લોહીના ગંઠાવાનું જોખમ વધારે છે.
- ધૂમ્રપાન: રક્તવાહિનીઓને નુકસાન પહોંચાડે છે અને લોહી ગંઠાવાનું જોખમ વધારે છે.
- હૃદય રોગ: ખાસ કરીને હૃદયની નિષ્ફળતા (Heart Failure) અને એટ્રિયલ ફાઈબ્રિલેશન (Atrial Fibrillation).
- જિનેટિક વલણ: કેટલાક લોકોને વારસાગત રીતે લોહી ગંઠાવાનું જોખમ વધારે હોય છે (જેમ કે ફેક્ટર V લેઇડેન મ્યુટેશન).
- અગાઉનો DVT કે PE નો ઇતિહાસ: એકવાર DVT કે PE થયો હોય, તો ફરીથી થવાનું જોખમ વધારે છે.
- વધતી ઉંમર: 60 વર્ષથી વધુ ઉંમરના લોકોમાં જોખમ વધે છે.
પલ્મોનરી એમ્બોલિઝમના લક્ષણો
PE ના લક્ષણો ગંઠાઈના કદ અને સ્થાન પર આધાર રાખે છે. કેટલાક લોકોમાં હળવા લક્ષણો હોઈ શકે છે, જ્યારે અન્યમાં જીવલેણ લક્ષણો જોવા મળે છે. સામાન્ય લક્ષણોમાં શામેલ છે:
- છાતીમાં દુખાવો (Chest Pain).
- ઉધરસ (Cough).
- ઝડપી હૃદયના ધબકારા (Rapid Heart Rate/Palpitations).
- ચક્કર આવવા કે માથું હલકું થવું (Dizziness or Lightheadedness).
- બેભાન થવું (Fainting).
- ચિંતા (Anxiety).
- પગમાં દુખાવો કે સોજો (Leg Pain or Swelling): જો DVT હાજર હોય તો.
નોંધ: આ લક્ષણો અન્ય રોગો જેવા પણ હોઈ શકે છે, તેથી યોગ્ય નિદાન માટે તાત્કાલિક તબીબી સહાય મેળવવી મહત્વપૂર્ણ છે.
પલ્મોનરી એમ્બોલિઝમનું નિદાન
PE નું નિદાન કરવું પડકારજનક હોઈ શકે છે. ડૉક્ટર સામાન્ય રીતે નીચેના પરીક્ષણોનો ઉપયોગ કરે છે:
- શારીરિક તપાસ અને તબીબી ઇતિહાસ: લક્ષણો, જોખમી પરિબળો અને તબીબી ઇતિહાસનું મૂલ્યાંકન.
- CT પલ્મોનરી એન્જીયોગ્રામ (CT Pulmonary Angiogram – CTPA): આ સૌથી સામાન્ય અને સચોટ પરીક્ષણ છે. તેમાં નસમાં કોન્ટ્રાસ્ટ ડાઈ ઇન્જેક્ટ કરીને ફેફસાંની ધમનીઓની CT સ્કેન છબીઓ લેવામાં આવે છે.
- વેન્ટિલેશન-પર્ફ્યુઝન સ્કેન (V/Q Scan): આ પરીક્ષણ ફેફસાંમાં હવા (વેન્ટિલેશન) અને લોહીના પ્રવાહ (પર્ફ્યુઝન) નું મૂલ્યાંકન કરે છે.
- પગનો અલ્ટ્રાસાઉન્ડ.
- છાતીનો એક્સ-રે: અન્ય ફેફસાંની સમસ્યાઓને નકારી કાઢવા માટે.
- ઇલેક્ટ્રોકાર્ડિયોગ્રામ (ECG/EKG): હૃદયની ઇલેક્ટ્રિકલ પ્રવૃત્તિ જોવા માટે.
પલ્મોનરી એમ્બોલિઝમની સારવાર
PE એ એક તબીબી કટોકટી છે, અને તાત્કાલિક સારવારની જરૂર પડે છે. સારવારનો મુખ્ય ધ્યેય ગંઠાઈને મોટો થતો અટકાવવાનો, નવા ગંઠાવાનું બનતા અટકાવવાનો અને ગંભીર ગૂંચવણોને રોકવાનો છે.
- લોહી પાતળું કરવાની દવાઓ:
- આ દવાઓ (જેમ કે હેપરિન, વોરફરીન, ડોએક્સ – DOACs) ગંઠાઈને ઓગાળતી નથી, પરંતુ તેને મોટો થતો અટકાવે છે અને નવા ગંઠાવાનું બનતા અટકાવે છે. સામાન્ય રીતે 3-6 મહિના કે તેથી વધુ સમય માટે લેવામાં આવે છે.
- ક્લોટ બસ્ટર્સ/થ્રોમ્બોલિટીક્સ (Clot Busters/Thrombolytics): આ શક્તિશાળી દવાઓ ગંઠાઈને ઝડપથી ઓગાળી શકે છે. તેનો ઉપયોગ ગંભીર PE કે જેમાં જીવલેણ જોખમ હોય, તેમાં કરવામાં આવે છે.
- વેના કાવા ફિલ્ટર (Vena Cava Filter): જો દર્દી લોહી પાતળું કરવાની દવાઓ લઈ શકતો ન હોય અથવા દવાઓ છતાં ગંઠાવાનું બનતું રહે, તો ઇન્ફિરિયર વેના કાવા (પગમાંથી હૃદય તરફ લોહી લઈ જતી મોટી નસ) માં ફિલ્ટર મૂકવામાં આવે છે. આ ફિલ્ટર ગંઠાવાને ફેફસાં સુધી પહોંચતા અટકાવે છે.
- સર્જરી (Embolectomy): ખૂબ મોટા અને જીવલેણ ગંઠાવાને સર્જરી દ્વારા દૂર કરવામાં આવે છે. આ ભાગ્યે જ કરવામાં આવે છે.
પલ્મોનરી એમ્બોલિઝમનું નિવારણ
PE ને રોકવા માટે જોખમી પરિબળોનું વ્યવસ્થાપન કરવું મહત્વપૂર્ણ છે:
- ગતિશીલ રહો: લાંબા સમય સુધી એક જગ્યાએ બેસી રહેવાનું ટાળો. જો તમે લાંબી મુસાફરી કરી રહ્યા હો, તો નિયમિતપણે ઊભા થાઓ, ચાલો અને પગની કસરત કરો.
- સર્જરી પછીની સંભાળ: ડૉક્ટરની સૂચના મુજબ વહેલામાં વહેલી તકે હલનચલન શરૂ કરો.
- ધૂમ્રપાન છોડો.
- સ્વસ્થ વજન જાળવો.
- નિયમિત વ્યાયામ કરો.
- હૃદય રોગ અને ડાયાબિટીસ જેવા ક્રોનિક રોગોનું વ્યવસ્થાપન કરો.
- જો તમને લોહી ગંઠાવાનું જોખમ હોય તો ડૉક્ટરની સલાહ લો: ખાસ કરીને જો તમારા પરિવારમાં PE કે DVT નો ઇતિહાસ હોય.
નિષ્કર્ષ
પલ્મોનરી એમ્બોલિઝમ એક ગંભીર તબીબી સ્થિતિ છે જેને તાત્કાલિક તબીબી ધ્યાન અને સારવારની જરૂર છે. તેના લક્ષણોને ઓળખવા અને સમયસર નિદાન કરાવવું એ જીવન બચાવવા માટે ચાવીરૂપ છે. જો તમને PE ના કોઈ લક્ષણો અનુભવાય, તો જરા પણ વિલંબ કર્યા વિના તાત્કાલિક ડોક્ટરનો સંપર્ક કરો અથવા કટોકટી સેવાઓ (જેમ કે 108) નો સંપર્ક કરો. નિવારક પગલાં અપનાવીને આ જીવલેણ સ્થિતિનું જોખમ ઘટાડી શકાય છે.



One Comment